As fases da psoríase son intervalos de tempo definidos nos que a enfermidade toma as súas características. Moitos pacientes con psoríase refírense erroneamente á etapa como grave ou leve, pero os rexistros médicos usan o termo cun significado completamente diferente.
Cales son as etapas da psoríase?
A psoríase recoñécese como unha patoloxía cutánea recorrente que a xenética ten a culpa cando se produce. Segundo os dermatólogos, polo menos o 2% da poboación mundial ten esta enfermidade, o que significa que o problema é moi urxente. Durante a psoríase distínguense claramente dúas condicións:
- recaída.Este termo refírese ao deterioro da pel. Se recae, o paciente sofre de coceira, dor, sensación de ardor, erupcións cutáneas graves, irritación e malestar. A situación da vítima empeora co insomnio, a neurosis e a ansiedade.
- remisión.Esta palabra mellora o aspecto da pel. En remisión, a pel volve á súa cor normal, o vermelhidão desaparece e a área das placas psoriásicas redúcese.
As etapas da psoríase duplican parcialmente a descrición de remisións e recaídas, polo que moitos dermatólogos usan estas palabras indistintamente. Na práctica clínica, descríbense 3 etapas da psoríase:
- fase de progreso;
- estacionario;
- fase de regresión.
Se consideras que é un proceso cíclico, as etapas flúen unha tras outra e forman un curso continuo da enfermidade.
feito!A fase do progreso considérase a máis difícil de sentir.
Cal é a progresión da psoríase?
A fase de progreso desencadéase por unha serie de disparadores, por exemplo. B. a estación fría ou o estrés. Nalgúns casos, incluso un dermatólogo experimentado non pode determinar con claridade o desencadeante. Durante a fase progresiva, sucede o seguinte:
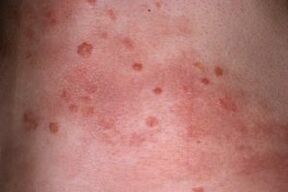
- Os nódulos da psoríase desenvólvense rapidamente, afectan á pel, combínanse nas chamadas placas, que se pelan e pican. Un distintivo é un lugar de forma arbitraria, normalmente redondo ou ovalado, ás veces cun bordo desigual.
- As pápulas, é dicir, nódulos individuais nunha erupción por psoríase, son grumos na pel. Os bordos das pápulas non se pelan e a parte central pélase. Cando se acumula un gran número de escamas mortas, as placas comezan a elevarse sobre a superficie da pel. O inchazo dálles un aspecto aínda máis convexo e desigual.
- Esta etapa da patoloxía caracterízase por unha reacción isomorfa, que consiste na exacerbación de erupcións cutáneas en lesións cutáneas, arañazos, inxeccións, cortes e microtraumas. Este fenómeno chámase Köbner.
Unha resposta atrasada é característica da etapa progresiva da psoríase. Nalgúns casos, as erupcións aparecen uns 9 días despois da exposición a un gatillo (por exemplo, un alérxeno alimentario). Normalmente, unha erupción por psoríase prodúcese dentro das 24 horas posteriores á exposición a factores adversos.
Interesante!O 95% dos pacientes con psoríase ten unha intolerancia alimentaria que pode provocar unha recaída. Para evitar o deterioro, é necesario levar un diario alimentario e observar a reacción a diferentes tipos de alimentos.
Etapas estacionarias e recesivas
A etapa estacionaria é o período no transcurso da psoríase durante o cal o estado da vítima se estabiliza relativamente. Na etapa estacionaria:
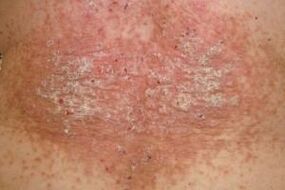
- As placas de psoríase teñen un contorno suave. Toda a superficie da placa está cuberta cunha grosa capa de escamas que son fáciles de pelar. A picazón e o malestar son moderados. Non hai marxe inflamada de cor vermella brillante arredor das pápulas.
- No caso dos microtraumatismos da pel, non se observa o fenómeno de Koebner, é dicir, rabuñar ou cortar a pel sa xa non se converte nunha placa de psoríase.
A etapa regresiva ou recesiva caracterízase por lesións masivas na psoríase. En primeiro lugar, pódese ver unha marxe pseudo-atrófica ao redor das pápulas e despois os pacientes notan un rápido cesamento da descamación coa formación de placas de hiperpigmentación no sitio.
Gravidade da patoloxía
Un criterio diagnóstico adicional é a avaliación da área das lesións de psoríase. O termo "gravidade" úsase para describir. Os dermatólogos diferencian entre 3 graos de gravidade das enfermidades da pel:
- Sinxelo.As placas de psoríase ocupan do 1 ao 3% da área corporal total. O pequeno tamaño das áreas afectadas non significa que o paciente estea ben. Coa psoríase da cabeza ou da cara, só algunhas placas son suficientes para causar malestar e ansiedade.
- medio.O volume de erupcións da psoríase é do 3 ao 10% da área corporal total. Neste caso, as costas, o peito e as superficies exteriores das articulacións, coiro cabeludo, palmas e pés están afectadas. Esta prevalencia leva a intoxicacións severas e dor. O paciente pode perder total ou parcialmente a capacidade de traballo, o estado mental e o estado do sistema nervioso deterioran.
- Difícil.A enfermidade cobre máis do 10-15% da superficie da pel. Segundo estimacións aproximadas, a probabilidade de insuficiencia hepática ou renal aumenta significativamente se a psoríase ocupa máis da cuarta parte da área corporal total. O dano descompensado nos órganos internos pode provocar a morte da psoríase.
Úsase unha escala especial chamada PASI para avaliar completamente a gravidade da psoríase. A escala ten en conta:
- porcentaxe de pel sa e enferma;
- etapa da patoloxía;
- Resposta do paciente á terapia farmacolóxica;
- tolerancia individual á psoríase (estado mental, complicacións do sistema nervioso e psique);
- datos obxectivos de probas de laboratorio na dinámica (por exemplo, o volume de ácido úrico nunha análise de sangue).
O diagnóstico ten en conta todos os síntomas que afectan o estado dunha persoa con psoríase. A intensidade reflíctese na historia clínica:
- Picor na pel;
- vermelhidão;
- inchazo;
- hiperemia;
- engrosamento da pel;
- peeling;
- fluxo sanguíneo;
- inchazo;
- infeccións;
- síndrome da dor.
Na escala PASI, o volume das lesións cutáneas descríbese mediante números do 0 ao 72, onde 0 é a ausencia de síntomas da pel e 72 é a máxima propagación posible da enfermidade nunha gran área.
Atención!Primeiro de todo, é importante que o paciente coñeza e controle os signos dunha exacerbación. Se aparecen síntomas desfavorables, debe consultar inmediatamente a un dermatólogo, xa que a psoríase non sempre entra só na fase estacionaria. A recaída pode levar décadas.
O tratamento da psoríase depende do estadio
abDesenvolvéronse medidas terapéuticas individuais para cada etapa da enfermidade. Polo tanto, un dermatólogo determina se a psoríase progresa, estabilízase ou retrocede.
Como se trata a etapa progresiva?
Todos os que padecen psoríase sospeitan que a remisión finaliza debido aos seus propios sentimentos. Se a coceira empeora, a pel ten un aspecto peor e, obviamente, a psoríase esténdese á superficie do corpo, débese comezar o tratamento. A terapia para o estadio avanzado ten as seguintes características:
- O paciente está involucrado na prevención dun deterioro adicional, adhírese estritamente á dieta e evita o proceso patolóxico (estrés, tabaquismo, alcol).
- Pódense usar antihistamínicos se o prurito é grave. Unha vantaxe adicional desta clase de ingredientes activos é a eliminación de hinchazóns na zona das placas de psoríase.
- Un dermatólogo prescribirá unha gran variedade de tratamentos tópicos para curar, suavizar e delgada a pel. Cremas, ungüentos ou sprays son seleccionados por decisión do médico. O xabón de alcatrán e as compresas de aceite sólido aseguran unha dinámica positiva. Tamén podes aplicar compresas ou cosméticos feitos con barro do Mar Morto.
A tarefa principal nesta fase é deter a exacerbación antes de que a enfermidade entre nunha recaída prolongada. Segundo as indicacións, o médico selecciona corticoides en inxeccións ou en forma de pomadas.
Atención!Os corticoides deben usarse nun curso curto e intensivo baixo a supervisión dun dermatólogo. Pode facerse inxeccións ou manchas de pomadas antihistamínicas.
Terapia de estadía para pacientes internados e regresivos
Outras accións realizadas polo dermatólogo dependerán da resposta do corpo ao tratamento seleccionado. Son posibles os seguintes escenarios:
- Os medicamentos teñen un efecto positivo. Dentro de 1-2 semanas a psoríase pasa a fase estacionaria, retrocede e hai unha remisión.
- Os medicamentos non teñen ningún efecto. Se despois de 2-4 semanas desde o momento de prescribir o curso de medicamentos, os resultados aínda non son visibles, entón esta é unha razón para cambiar a lista de medicamentos ou o médico que o atende.
- Os medicamentos empeoran. Esta dinámica tamén é posible, especialmente se a dose ou frecuencia de administración é insuficiente. A recaída atrasase, as placas psoriásicas cobren unha gran parte do corpo, a persoa necesita ser hospitalizada.
Unha terapia máis poderosa, como a purificación de sangue por hardware, úsase nun centro médico. Cunha resposta favorable, a psoríase entra na fase estacionaria, que pode durar de varios días a varios meses.
Interesante!Máis do 80% dos pacientes notan a natureza estacional das exacerbacións. Isto fai que a enfermidade sexa previsible e permítelle prepararse para o inicio dunha recaída.
A lista de medicamentos para o estadio estacionario e regresivo é exactamente a mesma, pero a dosificación e a frecuencia de administración son menores que para o estadio progresivo.
10-15 anos en remisión
Un dermatólogo competente ten a seguinte tarefa: selecciona os medicamentos e axentes fisioterapéuticos que permiten aos pacientes con psoríase obter a melloría máis longa posible. Ao mesmo tempo, o paciente debe facer o posible por promover o tratamento, evitar os desencadenantes e usar a medicación de forma responsable. Se a alianza entre paciente e médico desenvolveuse con éxito, a duración da remisión é ilimitada. O benestar estable pode durar 15 anos ou máis.
























